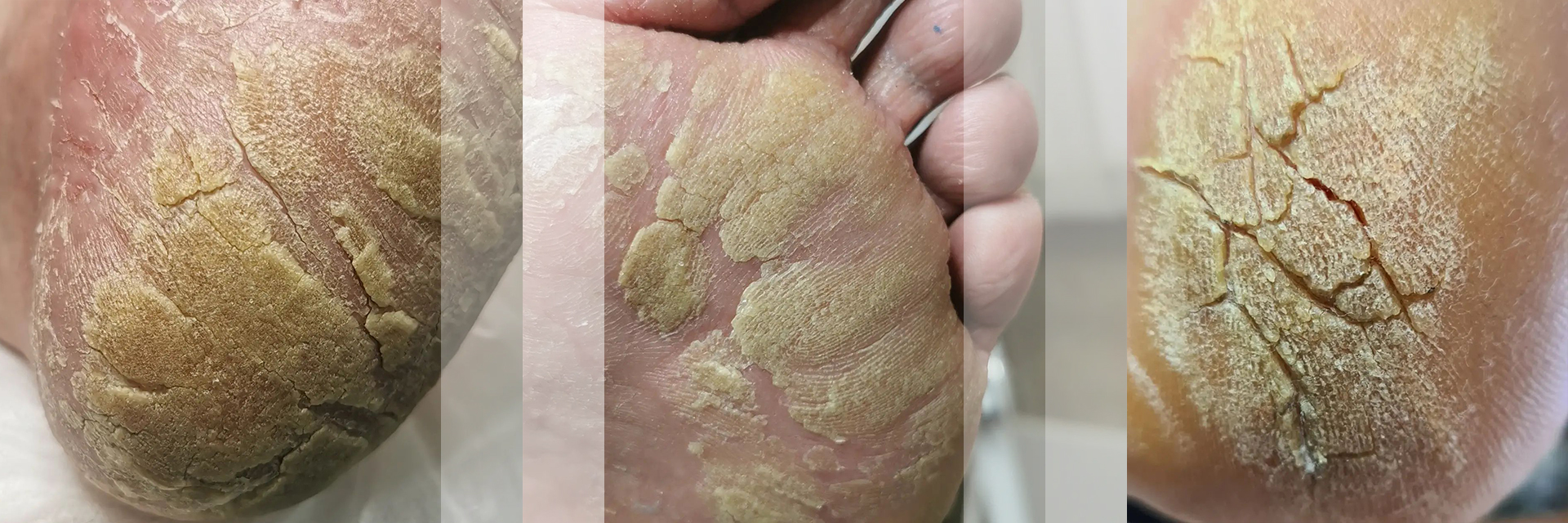
Кератодермия (keratodermia; керато- + греч. derma ‒ «кожа»; син.: акрокератома, кератоз ладонно-подошвенный, тилез) ‒ группа дерматозов, характеризующаяся нарушением процессов ороговения, избыточным рогообразованием преимущественно ладоней и подошв. Кроме кожных покровов кератодермия зачастую поражает и ногти.
Роговые наслоения имеют вид ограниченных очагов с трещинами (порой очень глубокими, болезненными, кровоточащими), но иногда могут покрывать и всю поверхность ладоней или подошв.
Причины
Причины и патогенез кератодермии окончательно не выяснены. Существует предположение, что оно возникает в результате генных мутаций. Но есть факторы, которые могут спровоцировать кератодермию: дефицит витамина А, гормональные нарушения, в первую очередь половых желез, вирусные и бактериальные инфекции, патологии наследственного характера, опухолевые процессы в организме.
Диагноз
Диагноз устанавливает дерматолог на основании визуального осмотра пациента, клинической картины болезни и данных гистологического исследования. Кератодермию важно дифференцировать от других форм кератоза, псориаза и дисгидротической экземы. Точная диагностика разновидности заболевания имеет принципиальное значение для ее лечения.
Классификация
В дерматологии нет общепринятой классификации кератодермии.
На основании клинических проявлений заболевания подразделяют на диффузные и очаговые. В каждой из этих групп можно выделить наиболее часто встречающиеся разновидности кератодермий. Однако общими чертами всех кератодермий является гиперкератоз и шелушение. Кератодермии могут быть приобретенными и наследственными.
Диффузная кератодермия
В большинстве случаев развивается в течение первого года жизни, но может существовать с рождения или возникать позже. Отличается сплошным поражением всей поверхности ладоней и подошв. К наследственным диффузным формам кератодермии, в основе которых лежит генная мутация кератинизации, относятся:
Синдром Унны-Тоста – проявляется в раннем возрасте, передается по наследству и связан с мутацией в генах, кодирующих кератин I типа. Отличается ороговением ладоней и подошв без перехода на другие участки кожи. Возможно сочетание с различными патологиями внутренних органов и опорно-двигательного аппарата.
Болезнь Вернера – наследственная диффузная кератодермия. Отмечается гипергидроз и поражение ногтевых пластин.
Болезнь Меледа – наследственная диффузная кератодермия, отличается переходом кератоза с ладонно-подошвенных поверхностей на тыл кистей, стоп, области локтевых, коленных суставов (кератодермия трансгредиентная). Симптомы появляются к 16–20 годам.
Кератодермия мутилирующая Фовинкеля – диффузная форма, передается по наследству, характеризуется сплошным поражением поверхностей ладоней и подошв, сопровождается гипергидрозом, глубокой исчерченностью кожных покровов с возможной спонтанной ампутацией фаланг. Первые симптомы появляются в возрасте 2 лет.
Кератодермия Папийона-Лефевра – диффузная кератодермия, наследуется аутосомно- рецессивно. Проявляется гиперкератозом ладоней и подошв стоп, сочетается с парадонтозом и пиогенными инфекциями кожи и десен.
Кератодермия климактерическая (Хакстхаузена синдром) – форма приобретенной диффузной кератодермии, развивается в климактерическом периоде. Первые симптомы болезни появляются у женщин после 45 лет. Характерны шелушение и глубокие трещины на ладонях и пятках, сопровождаемые зудом и болью. Клиническая картина схожа с сухой экземой.
Очаговая кератодермия
Может быть наследственной или приобретенной. Очаговая кератодермия может быть мелкоочаговой, крупноочаговой или линейной.
Наиболее часто встречается:
Кератодермия диссеминированная Бушке-Фишера-Брауэра – наиболее распространенная форма очаговой кератодермии, передается по наследству. Клинически характеризуется точечными роговыми папулами, которые превращаются в кратерообразные плотные роговые пробки. Локализуются на поверхности пальцев кистей и стоп.
Кератодермия краевая ладоней Рамос-и-Сильвы – форма приобретенной очаговой кератодермии, проявляется роговыми наслоениями по краю ладонных поверхностей. Развивается у больных со злокачественными новообразованиями внутренних органов, артритами, а также при нарушениях функции половых желез.
Лечение кератодермии
Лечение кератодермии длительное, комплексное, направленное на корректировку процесса ороговения и требующее четкого соблюдения плана терапии.
Больному назначается витаминотерапия, прием витаминов А, Е, и группы В, аскорбиновой кислоты. Местная терапия предусматривает применение специальных мазей, также эффективно применяется физиотерапевтическое лечение, проводится антибактериальная терапия.
Профилактика
Специфических методов профилактики данной патологии не разработано. К общим рекомендациям можно отнести витаминотерапию, закаливание, правильное питание, соблюдение режима труда и отдыха, снижение уровня стресса.
Кератодермии. Действия подолога
Действия подолога при кератодермии.
Подолог должен иметь представление о кератодермии. Но даже в этом случае, если при осмотре он визуально выявляет ее симптомы, – ничего не предпринимает, а отправляет пациента к дерматологу. Если диагноз подтвержден – кератодермия 100%-ная, можно начинать уход за стопой.
Делается это таким образом:
- Осматриваем кожные покровы.
- Обрабатываем дезраствором ноги.
- Наносим неагрессивное кератолитическое средство (исключаем высокое содержание щелочи в составе средства – это 10 –14%. Максимум до 7%).
- Работаем фрезами и колпачками.
Наносим препараты с мочевиной.
К сведению: кремы с содержанием мочевины 20% и выше – это кератолики (вещества, отшелушивающие роговой слой). С содержанием от 10 до 20 % мочевины – увлажнители кожи. Кремы, содержащие от 30 до 40 % мочевины, наносятся только локально на участки с гиперкератозом.
Если вы не сталкивались с этой проблемой, не стоит брать препараты с высоким процентом мочевины. Обратите внимание на препараты для диабетиков.
Для домашнего ухода рекомендуем увлажняющую и питающую косметику. Утром – это гель на водной основе или лосьон для увлажнения. На ночь – питательный крем для регенерации.
Важно: при кератодермии нужен особый и регулярный уход, а также и контроль за действиями клиентов с записью в карточке клиента. Клиентам не рекомендуем пользоваться пилочками для ногтей и пемзой.
При кератодермии можно делать гигиенический педикюр и маникюр. Он должен быть щадящим – кутикулу ни в коем случае не срезаем полностью. Делаем его так же, как европейский маникюр. Кутикулу отшелушиваем апельсиновой палочкой. Ноготь при этом защищен, кожа не травмируется. Зачищаем фрезером, зашлифовываем, наносим масло для кожи и ногтей.
При маникюре используем мягкие насадки с красной маркировкой, при педикюре − максимум с синей маркировкой.
При работе с кератодермией – лучше НЕДОстараться, чем ПЕРЕстараться.